糖尿病網膜症による視力低下―予防と治療― ~運転免許証や仕事を失わないために~
信州大学医学部 眼科学教授 村田敏規
近年、糖尿病の合併症の一つである糖尿病網膜症(網膜症)による失明が大きな問題になっています。網膜症は、糖尿病の合併症の中でも非常に危険なもので、その症状が自覚されないうちに進行し、自覚症状が現れたときには、すでに失明の危機に瀕した状態であることがほとんどです。
家族を支える世代の患者さんですから、視力が低下すると、家事ができない、運転免許を更新できない、失業するなど、家族全体に大きな負の影 を与えます。
糖尿病の困った特徴は、診断された段階ではほぼ無症状で、治療への動機が持ちにくいことです。しかし放置すると、知らぬ間に視力の低下が進んで、失明を避けられない場合もあります。
糖尿病の予備軍と言われたら、すでに血糖値は高い状態です。
早めに糖尿病の治療を開始して、同時に眼科受診をお願いします。一生、仕事や運転免許を維持できる視力を維持する、カギになります。
信州大学医学部 眼科学教授
村田敏規
糖尿病で視力が低下する仕組みは二つあります。
1)眼球の透明な組織が混濁してしまうこと。
2)網膜という光を感じる神経が破壊される
ことの二つです。
眼球の透明性が低下する原因としては、水晶体が混濁する白内障、角膜が白濁する水泡性角膜症があり、さらに、硝子体に出血が生じて血液がたまると、硝子体が混濁して見えにくくなります。
光を感じる神経である、網膜の機能が失われる原因としては、網膜剥離と血管新生緑内障などがあり、糖尿病による直接的な 2 大失明原因となります。
どちらも、糖尿病によって網膜の血管が損傷される、糖尿病網膜症によって引きおこされます。
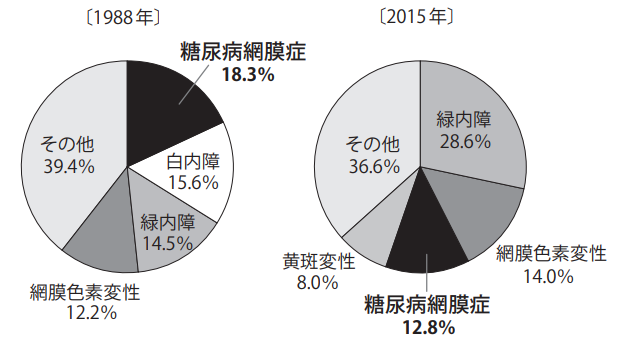
重度視力障害の原因
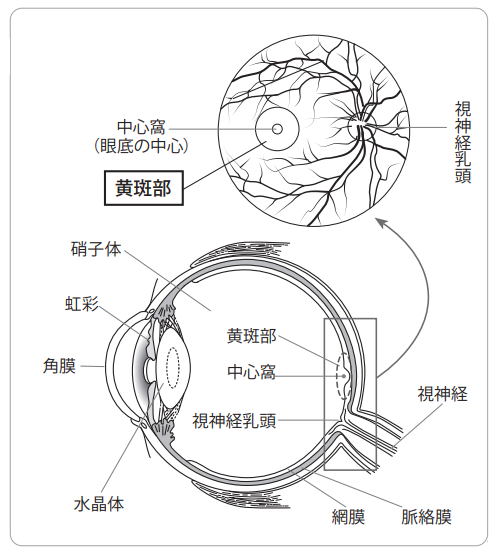
眼球の仕組み
網膜血管からの漏出による黄斑浮腫
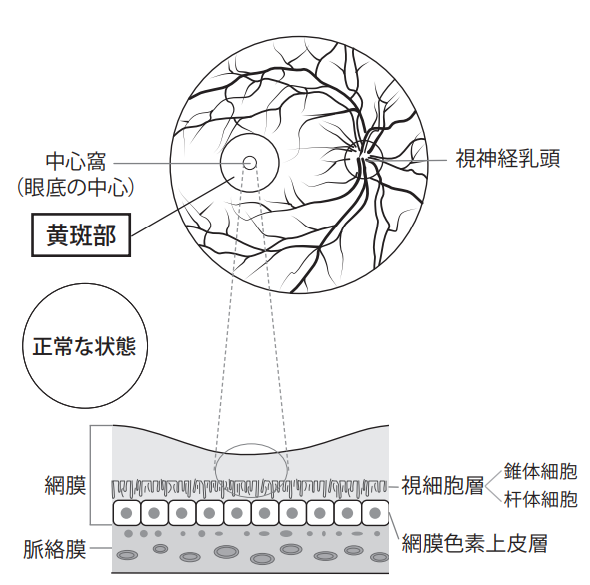
網膜は光を感じて物を見る神経で、大脳(中枢神経系)の一部です。網膜の黄斑と呼ばれる部分には、良好な視力に最も大切な錐体細胞が集まります。
中枢神経である網膜の血管は、体の中の血管で最も水分の漏出がおきにくい血管ですが、血糖値が高い状態が長く続くと血管の壁が傷み、水が漏れやすくなります。
この結果、網膜の黄斑に浮腫と呼ばれる水ぶくれが生じると、物がかすんだり歪んで見えたりして、視力が低下します。
糖尿病黄斑浮腫は、早期なら、血糖をコントロールすることで血管からの漏出が減って、黄斑浮腫は治る可能性があります。
黄斑
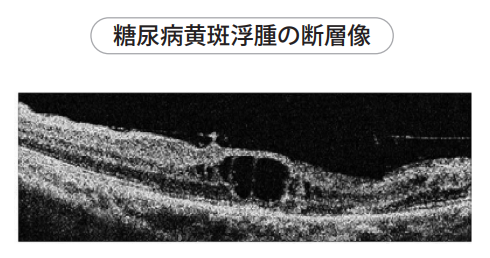
水がたまりスポンジのようになっている
糖尿病では全身の血管の閉塞がおこります。脳の血管が閉塞すると脳梗塞、心臓の血管が閉塞すると心筋梗塞が生じ、生命を脅かす疾患です。
糖尿病になると、眼の網膜の血管壁にも、まず漏出が生じ、血糖値が高い状態がさらに続くと、血管の閉塞が進みます。
血管が閉塞すると再開通は困難です。網膜の血管閉塞が、心筋梗塞、脳梗塞、増殖糖尿病網膜症などの合併症として生じて、とても治りにくい病状になります。
糖尿病と診断されたら、血管閉塞が生じる前に血糖コントロールを強化して、網膜の合併症が治らない段階にまで、進行しないようにすることが大切です。
網膜の血管が閉塞すると、この血管から酸素と栄養を受け取って生きていた、網膜の神経細胞は、生存が難しくなります。
そこで、網膜の血管から VEGF(血管内皮増殖因子)という物質が放出され、新しい血管を作って酸素を供給しようとします。
しかし、赤ん坊のころに造られる、正常の網膜血管と異なり、必要な部分に酸素を送れないだけでなく、新しい血管(新生血管)は切れて出血しやすくて、さらなる視力低下につながります。
新生血管ができると、牽引性網膜剥離と血管新生緑内障 という、失明につながる病態に進行します。
糖尿病黄斑浮腫とその治療
糖尿病網膜症の治療目標は、完全な失明を避けることです。
現在、メガネをかけての視力 0.7 を保って運転免許証を維持し、さらに、視力低下により仕事の継続が困難になるのを防ぐには、早期に治療を始めることが大切です。そのために、糖尿病黄斑浮腫の治療方法の開発が進んでいます。
◎糖尿病黄斑浮腫の薬物治療
糖尿病黄斑浮腫の治療法には、網膜の血管から血液成分が漏れるのを防ぐ、抗 VEGF 薬の硝子体注射があります。
この治療法は、とても効果が高く、早期から開始できれば、黄斑浮腫が治って発症前の良い視力が回復し、維持できる可能性があります。問題点は注射薬がとても高価で、さらに注射が最初の一年間で 10 回程度必要なことです。
通常は、これを数年間、継続しなければいけませんので、経済的に余裕があり、月に 1 ないし2 回は病院へ通える患者さんでなければ施行できない治療です。
欧米ではステロイドの徐放薬の硝子体注射も広く行われていますが、日本人ではステロイドの合併症による緑内障の発症率が高い疑いがあり、抗 VEGF 薬ほどには行われていません。
◎その他の治療法
糖尿病黄斑浮腫の治療には、他には毛細血管瘤の直接レーザー凝固や、硝子体手術などがあります。
従来治せなかった、糖尿病黄斑浮腫の治療成績は大きく上がりましたが、どれも経済的および通院の負担が大きい治療です。その負担は日常の生活を維持することを少し難しくするレベルです。
糖尿病患者さんは、何よりも血糖コントロールをがんばることが大切です。まず糖尿病黄斑浮腫を発症させない、また発症しても早期に血糖コントロールをよくすることが、最も負担が小さな治療につながります。
牽引性網膜剥離と血管新生緑内障
◎牽引性網膜剥離
牽引性網膜剥離は、糖尿病網膜症における失明の主原因です。
網膜に先に述べた新生血管が形成されると、これが網膜の無灌流領域(血管が閉塞したところ)へ伸びるのではなく、網膜と硝子体を架橋するように伸びていきます。
新生血管が、例えば一本の間は、少しの衝撃で断ち切られて眼の中に血液がたまり、赤い色で光をさえぎって物が見えなくなります。
病期がすすみ、新生血管の本数が増えていくと、衝撃があっても新生血管は切れずに、硝子体が網膜を引っ張って網膜剥離が生じます(牽引性網膜剥離)。
牽引性網膜剥離が生じると、硝子体手術を行わなければ失明に至ります。
突然、急激に視力が低下したら、すぐに眼科を受診してください。
◎血管新生緑内障
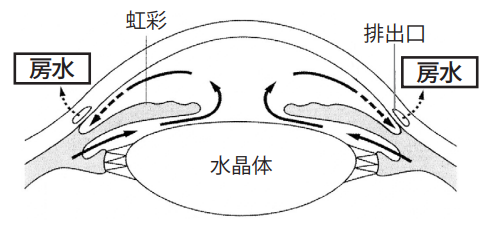
網膜の新生血管の原因となる、VEGF という物質は、水溶性で眼の中を流れていきますから、最終的には房水※の排出口へ流れ、ここで新生血管を作ります。(※眼に栄養を与える水分)
新生血管は、排水口のフィルター(線維柱帯)を塞いでしまいますから、眼内の水の排水がうまくいかなくなり眼圧が上昇します。
この結果、異常に眼圧が上昇したのが血管新生緑内障で、通常 21mmHg 以下が正常のところ、50mmHg を超えるような眼圧上昇があり、通常の点眼薬や飲み薬では眼圧が下がりません。
急速に視野が狭くなり、視力が低下しますから、抗 VEGF 薬硝子体注射に併用してのレーザーや、緑内障の手術など、外科的な治療が必要になることが多くなります。
房水の流れ
前述のように、糖尿病網膜症を悪化させるのは、血管閉塞により酸素を受け取れなくなった網膜の神経細胞が、新生血管を作らせるために放出する、VEGF という物質です。
VEGF を抑制することが、糖尿病網膜症の視力低下原因である糖尿病黄斑浮腫の治療にもなり、さらに新生血管形成により引きおこされる、牽引性網膜剥離を予防する鍵となります。
酸素を受け取れなくなった、網膜の神経細胞が産生するのが VEGF ですから、レーザーでこれらの神経細胞を凝固して間引いてしまえば、眼内での VEGF 産生が止まります。これが、汎網膜光凝固と呼ばれるレーザー治療になります。
残念ながら、痛みをともなう治療なので、開始しても、途中で治療を中断される患者さんがおられ、その場合には、レーザーが完成するまで、失明に至る高いリスクを抱えます。
眼科で勧められたら、ぜひ我慢して、レーザー治療を受けてください。
◎レーザー治療は可能な限り受けましょう
まだ視力がそれほど低下していない段階で、予防的に勧められることが多いレーザー治療ですが、これが、糖尿病網膜症を、失明原因の首位から 3 位まで下げることができた主な原因です。
レーザー施行時に、少し視力が低下することがあるのですが、最終的には視力が救われます。
また、硝子体出血や牽引性網膜剥離が生じた段階では、硝子体手術が必要になることが多いのですが、硝子体手術中にも、網膜の最周辺部までレーザーを施行します。
高価で、痛みをともなうレーザー治療ですが、眼科で勧められたら、可能な限り、受けていただくことをお勧めします。

1)血糖の乱れ(高血糖・低血糖)
高血糖が続くことが糖尿病網膜症の原因です。血中ヘモグロビン(Hb)A1c が7.0%未満を維持すれば、発症・進展が予防できることが示唆されています。
内科受診時に、必ず自分のヘモグロビン値を自分で記憶する習慣を身につけるべきです。
一方で、経過中に他人の介助を必要とするような重症の低血糖症は,糖尿病網膜症を急激に進行させます。
2)高血圧
高血圧が続くと血管を障害します。そのため、糖尿病と併せて高血圧があると、網膜血管の閉塞を急激にすすめて、糖尿病網膜症が悪化します。
同じ理由で、脂質異常症も網膜血管の障害をすすめ、網膜症を悪化させるのでコントロールが必要です。

3)腎機能
糖尿病網膜症が存在する状況で、腎臓が悪くなると網膜症が急速に悪化することがあります。
微量アルブミン尿を指摘されたり、クレアチニン値が上昇しているといわれたら、内科の先生の指導に従い、腎臓機能を改善させる努力をしてください。
4)妊娠
妊娠中は、糖尿病の素因がある人は、一時的に高血糖が出現したり、糖尿病が発症する人もいます。
親族に糖尿病の患者さんがいらっしゃる方は、妊娠中あるいは出産後も血糖値に気をつけましょう。
すでに糖尿病がある方は、眼科医に妊娠したことを告げ、妊娠中は間隔をつめて、定期的に眼科受診を継続してください。
糖尿病による網膜症ほど深刻な病態ではありませんが、糖尿病患者さんでは、糖尿病がない場合よりも相対的に若い、30 代から 50 代でも白内障が進行し、視力が低下することがあります。
白内障は通常の場合と同様の手術を行いますが、まだ老眼がない世代の白内障手術は、視力が回復しても不便を感じる場合があります。
逆に若くして白内障手術が必要になった場合は、糖尿病がないか、必ず健診を受けるようにお願いします。

【関連記事もご覧ください】
絵 清水 理江
目についての健康情報
- 40歳からはじめたい アイフレイル(目の老化)対策――健康寿命をのばすために
- 40歳を過ぎたら受けよう!!眼底検査 目の健康を守るために
- 防ごう目のトラブル!!コンタクトレンズの眼合併症
- 網膜静脈閉塞症と診断されたら
- 糖尿病網膜症による視力低下―予防と治療― ~運転免許証や仕事を失わないために~
- ぶどう膜炎 なぜ? どうしたらいいの
- 流涙症で困っている方へ
- 気をつけよう!子どもの近視
- 緑内障といわれた方へ―日常生活と心構え―
- 40 歳を過ぎたなら知っておきたい黄斑前膜―診断と治療―
- 眼瞼下垂に悩むかたへ
- 白内障手術と眼内レンズ 眼内レンズを上手に選ぶために
- ドライアイに悩む方へ―生活の注意と治療の目安―
- 知っておきたい加齢黄斑変性―治療と予防―
- 色覚異常といわれたら
- よくわかる緑内障―診断と治療―
- 白内障手術を受ける方へ 知っておきたい白内障術後のケア
- 中高年からのロービジョンケア
- コンタクトレンズと目のお化粧—健康で美しい目を守るには—
- 子どもの目と外傷
- 子どものコンタクトレンズQ&A
- 目の定期検査のすすめ
- パソコンと目
- メガネのかしこい使い方
- 子供が近視といわれたら
- 飛蚊症と網膜剥離 なぜ?どうするの
- 40代で始まる目の老化
- 糖尿病で失明しないために
- コンタクトレンズと感染症
- アレルギー性結膜炎の治療と対策
- 子どもの目の心身症 -心因性視力障害-
- 高血圧性網膜症
- 子どもの弱視・斜視
- 子どもの遠視
- アトピー性皮膚炎と目
- ウイルス性結膜炎
- 屈折異常と眼精疲労
- 花粉症と目
- 遺伝性の目の病気
- ぶどう膜炎
- 白内障と手術
- 赤ちゃんの目の病気
- 黒いものが飛ぶ 飛蚊症
- 角膜の病気





